ЛЕЙОМИОМЫ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА – ЛАПАРОСКОПИЧЕСКИЕ АСПЕКТЫ
ТОО «ALANDA CLINIC», Астана, Казахстан
Актуальность. Доброкачественные гладкомышечные новообразования пищеварительного тракта являются сравнительно малоизученными в клинической и хирургической онкологии. За последнее десятилетие частота выявления этих новообразований увеличилась и составила от 2 до 3% всех опухолей желудочно-кишечного тракта [1,2,3]. Рост частоты выявления лейомиом желудочно-кишечного тракта (ЖКТ) обусловлен совершенствованием диагностических методов. К настоящему времени, как в отечественной, так и зарубежной литературе, накопилось значительное число работ, характеризующих вопросы клиники, диагностики и тактики лечения больных с лейомиомами ЖКТ. Имеющиеся исследования не отражают в полной мере вопросы тактики хирургического лечения, дают неоднородные рекомендации по данному вопросу и не анализируют причины частых диагностических ошибок [3,4,5,6].
С внедрением в ежедневную хирургическую практику лапароскопической технологии стали доступны операции на органах ЖКТ. Однако больных с образованиями в подслизистом слое нижней/трети (н/3) пищевода, желудка и толстой кишки, которые невозможно удалить эндоскопически, лапароскопически, оперируют редко.
Цель. Показать возможность лапароскопической хирургии в лечении доброкачественных образований ЖКТ.
Материал. Лечение лейомиомы ЖКТ напрямую зависит от того, каких размеров она достигла. Огромную роль также играет восприимчивость человека. Так, некоторые люди нормально живут с трехсантиметровой лейомиомой, а другие же испытывают сильный дискомфорт при односантиметровой. В основном, специалисты предлагают пациентам хирургическое лечение, так как консервативные методы не способны оказать должного эффекта. В том случае, если опухоль небольших размеров, то ее могут удалить эндоскописты. Консультация врача-эндоскописта при наличии субмукозных узлов необходима для определения объема операции.
На сегодняшний день принята следующая тактика хирургического лечения лейомиом: при наличии небольшого неосложненного узла (до 3 см) эндоскопистами производится его широкое иссечение в пределах здоровых тканей с последующим наложением швов на стенку желудка и с дальнейшим замораживанием патологических участков. Криопроцедуры затормаживают рост опухоли, позволяют полностью разрушить больные клетки. Иного подхода требует большая по размеру (свыше 3 см) лейомиома. Лечение предполагает проведение полостной операции, при которой хирург иссекает по 2 см здоровых тканей от границы опухоли. При наличии осложнений (кровотечение, изъязвление) и подозрений на злокачественную трансформацию необходимо провести резекцию желудка вместе с лейомиомой.
Нами оперировано 16 пациентов с лейомиомами ЖКТ, из них – 11 с образованиями в н/3 пищевода, 4 – в желудке и 1 пациентка - с лейомиомой селезеночного угла толстой кишки.
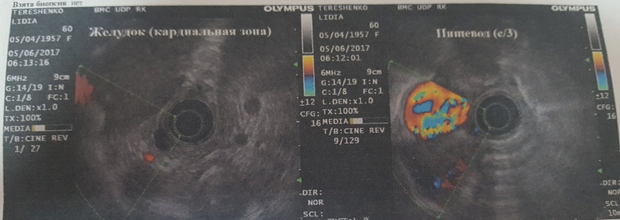
Пациенты с лейомиомами н/3 пищевода, как правило, предъявляли жалобы на дисфагию. Эндоскопическое исследование являлось основным инструментальным методом, позволившим на основании характерных эндоскопических признаков предположить диагноз доброкачественного гладкомышечного новообразования. На ФГДС находили образование в н/3 пищевода по передней боковой стенке справа (рис. 1,2). Гистология – лейомиома.
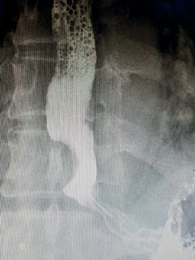
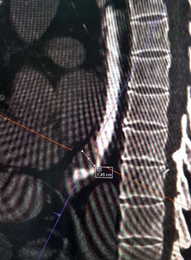
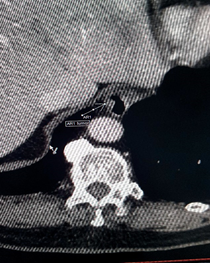
При рентгенологических исследованиях в н/3 пищевода дефект наполнения выше, пищевод резко рас- ширен (рис.3). На компьютерной томографии контурируется тканевое образование в подслизистом слое н/3 пищевода (рис. 4, 5).
Эндоскопическая ультрасонография с большой точностью определяет величину опухоли в стенке полого органа и вовлеченность в процесс каждого из слоев стенки, устанавливает характер опухолевого роста, топографо-анатомическое отношение опухоли к соседним органам и тканям, а также протяженность и площадь поражения.
При эхоэндоскопии выполнено сканирование всех слоев стенки пищевода и параэзофагеального пространства с частотой сканирования 6, 7,5, 10 и 12 МГц. Округлое низкоэхогенное образование исходит из мышечного слоя, отграничено от полости полого органа эхогенным подслизистым слоем (рис.6).
Все 11 пациентов оперированы под общим интубационным наркозом лапароскопическим доступом (рис. 7), мобилизованы кардиальный отдел желудка и пищевода, справа и слева мобилизованы ножки диафрагмы.
С помощью крючка над опухолью выполнена кардиоэзофагомиотомия. Образование вылущено тупым и острым путем без повреждения слизистой пищевода (рис. 8,9,10), после чего слизистая пищевода проверена на герметичность раздуванием желудка через зонд. Гемостаз. У всех больных наложены узловые швы на серозно-мышечный слой пищевода, произыедена задняя крурорафия, из них у 3 (ввиду широкого хиатуса)
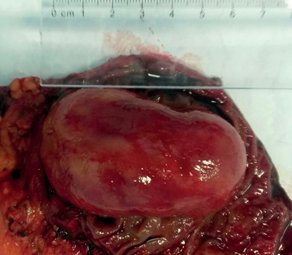
Операция завершена фундопликацией по Ниссену. Макропрепарат: образование округлой формы, плотно-эластичной консистенции (рис. 11,12).
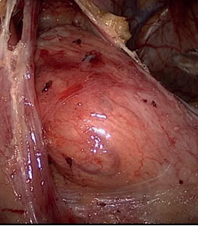
Пациенты с лейомиомами желудка (4) предъявляли жа- лобы на дискомфорт в эпигастрии. На ФГДС у 3 пациентов обнаружили гигантские округлые образования в антральном отделе желудка по передней стенке (рис. 13, 14), данные биопсии – лейомиома желудка.
Четвертая пациентка жаловалась на наличие подвижной опухоли в животе, которую нащупала сама. При пальпации в эпигастрии определяли округлое, подвижное, безболезненное образование размерами с мужской кулак, опускающееся до мезогастрия. На ФГДС в желудке образования нет. На КТ – тканевое образование исходит из передней стенки желудка (9х8х8 см) без полостных элементов и не сообщается с просветом желудка.
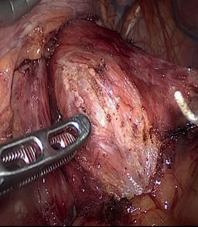
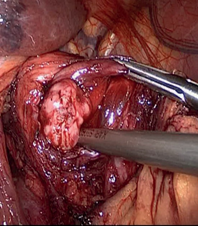
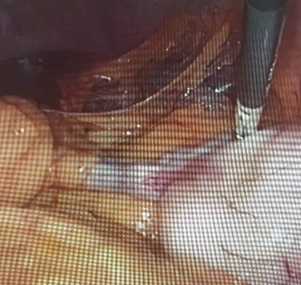
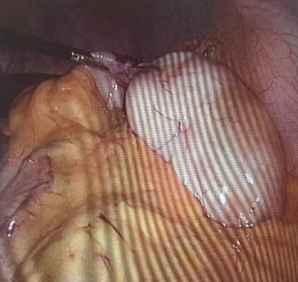
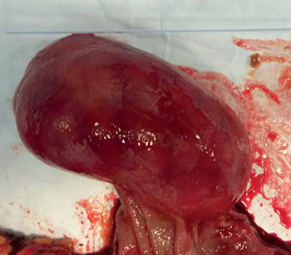
Всем больным под общим интубационным наркозом выполнена лапароскопическая операция. Трем больным во время операции ассистировали эндоскописты – с помощью подсветки гастроскопа ориентировали место нахождения образования, где и была произведена резекция стенки желудка ультразвуковыми ножницами вместе с опухолью, отступая от ее края на 2 см, наложен 2-х рядный шов на стенку желудка. В четвертом случае во время лапароскопии обнаружена подвижная опухоль (9х8х8 см) на широкой длинной ножке (2х5 см) исходящая из передней стенки желудка с большой кривизны (рис. 15, 16).
Ножка опухоли у стенки желудка прошита, перевязана и отсечена, затем через небольшой разрез в левой подвздошной области извлечена из брюшной полости. Гистология – лейомиома желудка.
Пациентка с лейомиомой толстой кишки обратилась с жалобой на явления хронического копростаза. При обследовании: на колоноскопии обнаружена гигантская липома в селезеночном углу толстой кишки, занимающая большую часть просвета кишки. После подготовки толстой кишки больная оперирована. Во время ла- пароскопии в селезеночном углу толстой кишки обнаружена опухоль, перекрывающая просвет кишки, другой патологии нет. Мобилизован селезеночный угол толстой кишки выше и ниже опухоли на 15 см с помощью ультразвуковой ножницы, затем через параректальный разрез (8 см) в левой половине живота кишка выведена наружу, выполнена резекция селезеночного угла толстой кишки, анастомоз «конец в конец» сшивающим аппаратом НЖК-60 (рис. 17, 18). Гистология – лейомиома толстой кишки.


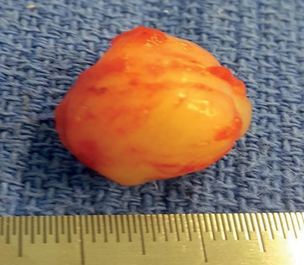
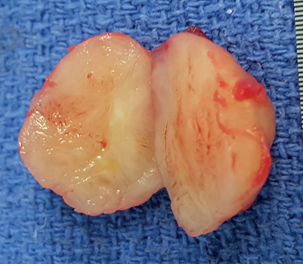
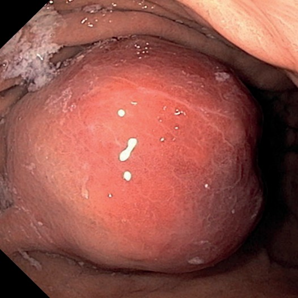
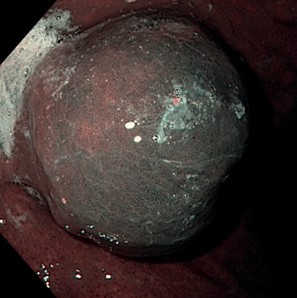
Все пациенты благополучно выписаны из клиники в удовлетворительном состоянии.
Выводы. Таким образом, эндоскопические исследования явились основным инструментальным методом, позволившим на основании характерных эндоскопических признаков предположить диагноз доброкачественного гладкомышечного новообразования. Эндоскопическая ультрасонография позволяет с большой точностью определить величину опухоли в стенке полого органа, вовлеченность в процесс каждого из слоев стенки, установить характер опухолевого роста, топографо-анатомическое отношение опухоли к соседним органам и тканям, протяженность и площадь поражения. Лапароскопические операции при лейомиомах ЖКТ позволяют максимально сохранить функциональное состояние вовлеченного органа.
Благодаря лапароскопической технологии, выявлен характер патоморфологических изменений окружающих структур при локализации доброкачественных гладкомышечных новообразований на различных отделах пищеварительного тракта, что позволило выполнить прецизионные органосохраняющие операции.
Прогноз при лейомиоме ЖКТ благоприятный, однако следует помнить о возможности тяжелых осложнений и малигнизации. Выявление у пациента данного новообразования требует максимально быстрого принятия решения об оперативном вмешательстве лейомиома может приводить к серьезным осложнениям (кровотечение, разрыв узла и стенки желудка, перитонит, малигнизация).
Список литературы:
- Demirbas A., Kaynaroglu Z.V., Daplan C., Sayek I. Leiomyomas of the small bowel: a rare cause of massive and reccurent gastrointestinal bleeding. Case report //Hepatogastroenteroljgy. 1994. - № 6. - P. 589 - 590.
- Falschitta M., Bongiorno D., Mauri A., Nova A., Villa C. Grosso leiomioma gastrico simtomatico //Minerva chir. 1997. - Vol. 52, № 4. - P. 461 -464.
- De Berardis В., Torresini G., Viola V., Jmondi G., Marinelli S., Di Dietrantonio F.G. Leiomiosarcoma retroperitoneale gigante recidivante. Descrizione di un Caso clinico //Chir. 2000. - Vol. 21, № 5. - P. 239 - 241.
- Давыдов А.А. Случай кровоточащей лейомиомы двенадцатиперстной кишки //Вестник рентгенологии и радиологии. 1977. -№2.-С. 90-91.
- Гусев В.И., Мамистов В.А. Случай кровотечения из лейомиомы желудка //Казанский мед. журнал. 1985. Т.66, № 2. - С. 135 - 136.
- Иманов И.А., Киясбекова С.И. Лейомиома желудка //Клиническая хирургия. 1985. - №5. - С. 52 - 53.